「生理がたまにしか来ない」を放置していませんか?
生理が2〜3ヶ月に1回だけど、来ないほうが楽だからいいや
もしあなたがそう思っているなら、それは将来の健康とキャリアにおける、大きな見落とし(機会損失)かもしれません。
排卵がスムーズにいかない体質、PCOS(多嚢胞性卵巣症候群)
これは決して珍しい病気ではなく、生殖年齢女性の約5〜10%に見られる「ホルモンのアンバランス」です。1)
今回は、このPCOSを単なる疾患ではなく、あなたの体を最適化するための「マネジメント課題」として捉え直してみましょう。
PCOSの正体:卵巣内の「渋滞」
PCOSの状態をひと言でいえば、卵巣の中で卵胞(卵子の入った袋)が成長しきれず、「出口で渋滞を起こしている」状態です。2)
通常、毎月1つの卵胞が「代表」として選ばれて排卵されますが、PCOSの方は多くの卵胞が同時に育とうとして、結果として誰もゴール(排卵)にたどり着けなくなります。
これが、生理が遅れたり、不規則になったりする根本的な原因です。
日本におけるPCOSの診断基準(2024年アップデート)
2024年、日本産科婦人科学会により診断基準が17年ぶりに改訂されました。
これまで判断が難しかったケースも、より客観的な数値で評価できるようになっています。
具体的には、以下の3つの条件をすべて満たす場合にPCOSと診断します。
- 月経周期異常:生理が不規則、またはたまにしか来ない(稀発月経・無月経)
- 多嚢胞性卵巣(エコー検査で卵巣に小さな卵胞がたくさん見える)または AMH(抗ミュラー管ホルモン)の高値
- 男性ホルモン過多(アンドロゲン過剰症)または LH(黄体ホルモン)高値:
- アンドロゲン過剰症:血液検査で男性ホルモンが高い、または「多毛」の症状がある。
- これまでエコー検査での「見た目」判断が主でしたが、血液検査でわかるAMH値が正式な診断基準として採用されました。これにより、より客観的な診断が可能になります。
- 「最近、毛深くなった気がする」という悩みも、重要な診断サインとして正式に採用されました。
💡 【医師向けメモ】詳細な診断指標
- 月経周期異常(1.):無月経、稀発月経、無排卵周期症のいずれか
- 卵巣所見(2.):両側卵巣に多数の小嚢胞が見られ、少なくとも一方で2〜9mmの卵胞が10個以上
- AMH高値(2.):
- 測定時期は問わない
- Access/Lumipulseの場合、20-29歳で≧4.4ng/mL、30-39歳で≧3.1ng/mL
- エクルーシスの場合、20-29歳で≧4.0ng/mL、30-39歳で≧2.8ng/mL
- AMH測定は診断に必須ではない
- 内分泌異常(3.):
- 多毛:modified Ferriman-Gallwey(mGM)スコア ≧ 6(診療時間の短縮と患者の羞恥⼼への配慮に加え、既に体⽑を処理してい ることを想定すると、⾃⼰評価も有⽤と思われる)
- 高アンドロゲン血症:総テストステロン高値(測定系の基準範囲上限で判定)
- LH高値:LH基礎値≧FSH基礎値かつLH/FSH比高値(肥満例BMI≧25はLH/FSH比高値のみでも可)
- アーキテクトの場合、LH≧7.1mIU/mL、LH/FSH比≧1.21
- エクルーシスの場合、LH≧9.9mIU/mL、LH/FSH比≧1.51
- 採血は排卵誘発剤や女性ホルモン薬など、ゴナドトロピン分泌に影響与えうる薬剤を直近1ヵ月以上投与していない時期に、直径1センチ以上の卵胞が存在しないことを確認の上で行う。また、月経または消退出血から10日目までの時期は、LH高値の検出率が低いことに留意する。
- 思春期症例(初経後8年、概ね18歳未満)での注意点
- 卵巣所見およびAMHを用いず、1と3の2項目を共に満たす場合に「PCOS疑い」、1と3のいずれか1項目のみを満たす場合に「PCOSリスク」とする。
- 月経周期異常に関しては、以下を異常とする(初経後1年未満は判定しない)
- 初経後1年以上3年未満:21日未満あるいは45日を超える周期
- 初経後3年以上:21日未満あるいは38日を超える周期
- 初経後1年以上で90日以上の周期
- 初経遅延(15歳以降)、および15歳未満でも乳房発育の開始から3年経過し初経がない場合
- クッシング症候群、副腎酵素異常など、本症候群と類似の病態を示すものを除外する。思春期症例では、中枢性および卵巣性排卵障害の鑑別にも配慮する。
引用元:多囊胞性卵巣症候群に関する全国症例調査の結果と本邦における新しい診断基準(2024)について(日本産科婦人科学会) 👉 https://www.jsog.or.jp/medical/5122
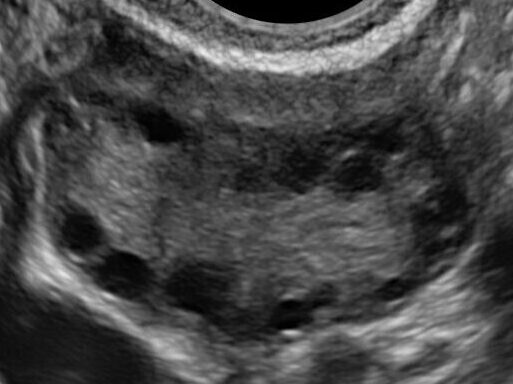
エコー画像:
卵巣に小さな卵胞(黒丸⚫️)がたくさん見える
なぜ「放置」が戦略的ミスなのか?(将来のリスク)
「妊娠を急いでいないから生理が来なくてもいい」と考えるのは、キャリア戦略上も健康管理上も危険です。
① 子宮体がんのリスク
無排卵により月経が起こらないことで、子宮内膜が剥がれ落ちずに増殖し続け(厚くなり続け)、将来的に子宮体がんのリスクが高まる(リスクが2-4倍に上昇)ことが分かっています。3)
※通常、排卵が起こると卵巣からプロゲステロン(黄体ホルモン)が分泌され、子宮内膜の増殖を抑えて剥がれやすくします。しかし、PCOSで無排卵状態が続くと、このプロゲステロンが分泌されません。この、「プロゲステロン分泌を伴わない持続的なエストロゲン刺激(Unopposed Estrogen)」 が子宮内膜に加わることで癌のリスクが上がります。
② 代謝(メタボリック)への波及
PCOSは単なる婦人科疾患ではありません。「インスリン(血糖値を下げるホルモン)」の働きと深く関わっており、将来の糖尿病(リスクが 3-7倍に上昇)や脂質異常症のリスクを押し上げます。4)
PCOSにおける代謝異常(脂質異常症、耐糖能異常など)の併存率:適正体重の女性で75%、肥満女性では90%
③パフォーマンスへの影響(美容とメンタル)
ホルモンバランスの乱れは、ニキビや多毛といった外見上の悩みや、不安・うつといったメンタルの不調につながりやすく、日々の仕事のパフォーマンス(生産性)を低下させる要因となります。6)
ライフステージに合わせた「治療戦略」
PCOSは「完治」を目指すのではなく、今のあなたに必要な「管理(マネジメント)」を選択します。
【思春期(10代〜20代前半)の方へ】
戦略: 「早期発見」と「生活習慣のベース作り」
生理が始まって数年は周期が安定しないのが普通ですが、「生理不順だから様子を見よう」と放置するのはリスクがあります。
新しい基準では、確定診断が難しい10代でも「疑い」や「リスク」という枠組みで早期にケアを始めることが推奨されています。
• PCOS疑い・リスクへの対応:
◦ 「肥満」がある場合: 食事や運動で体重をコントロールすることが最優先の治療です。減量するだけで、男性ホルモン値が下がり、生理周期が回復することが証明されています。7)
◦ 「ニキビ・多毛」がある場合: 低用量ピル(LEP/OC)は、生理を整えるだけでなく、ニキビや多毛の改善にも有効です。美容皮膚科に行く前に、婦人科でのホルモンケアが根本解決になることがあります。
◦ メンタルケア: PCOSの方は不安やうつ傾向が高まることが分かっています。体の悩みだけでなく、心の不調にも注意を払うことが重要です。
【今は妊娠を希望しない場合】
戦略: 「子宮と美容のコンディション管理」
仕事やプライベートが忙しい時期こそ、ホルモンバランスを一定に保ち、パフォーマンスを安定させます。
低用量ピル(LEP)などでホルモンを一定に保ち、子宮内膜を定期的(少なくとも 3 か月ごと)にリセットします。
• メリット: 子宮体がんの予防になるほか、ニキビや多毛といった男性ホルモン由来のトラブル改善にも非常に有効です。
低用量ピル以外にも、プロゲスチン製剤内服、子宮内黄体ホルモン放出システムも子宮体がんリスクを下げることが分かっています 👉 自分に合う治療の選び方はこちら
【今すぐ妊娠を希望する場合】
戦略: 「スムーズな排卵のサポート」
• 排卵誘発: 飲み薬(レトロゾールやクロミフェンなど)を使って、卵巣の「渋滞」を解消し、適切なタイミングでの排卵を促します。
• 事前の体作り: 肥満がある場合は、妊娠前に体重を減らすことが、治療の効果を高め、妊娠中の合併症リスクを下げるために非常に重要です。
【長期的な健康投資(全世代共通)】
戦略: 「メタボリック・ドミノの遮断」
PCOSは将来の糖尿病、高血圧、脂質異常症などの生活習慣病につながりやすい体質です。
「生理不順」をただの体質と片付けず、定期的に婦人科でメンテナンスすることは、将来の医療費を削減し、健康寿命を延ばすための最も賢い投資となります。
まとめ:自分の「体質」を乗りこなす
PCOSは、自分の体質を理解し、「上手に乗りこなす(マネジメントする)」ことが大切です。
今回の改訂で、AMH検査や多毛のチェックなど、自分の現在地を知るための選択肢が増えました。
不規則なサイクルを放置せず、一度専門医に相談して可視化しましょう。
10年後、20年後も自分らしくあり続けるための、最も確実な投資は、今の自分の体を知ることから始まります。
「もっと具体的な悩みを知りたい方はこちら」👇
参考文献・資料
- Kubota. Update in polycystic ovary syndrome: new criteria of diagnosis and treatment in Japan. Reprod Med Biol. 2013.
- Dumesic et. al. Ontogeny of the ovary in polycystic ovary syndrome. Fertil Steril. 2015.
- Johnson et. al. Risk of endometrial cancer in patients with polycystic ovarian syndrome: A meta‑analysis. Oncol Lett. 2023.
- Livadas et. al. Polycystic ovary syndrome and type 2 diabetes mellitus: A state-of-the-art review. World J Diabetes. 2022.
- Jabczyk et. al. Metabolic Deregulations in Patients with Polycystic Ovary Syndrome. Metabolites. 2023.
- Sheikh et. al. Emotional and psychosexual well‐being is influenced by ethnicity and birthplace in women and individuals with polycystic ovary syndrome in the UK and India. BJOG. 2023.
- Lass et. al. Effect of lifestyle intervention on features of polycystic ovarian syndrome, metabolic syndrome, and intima-media thickness in obese adolescent girls. J Clin Endocrinol Metab. 2011.
の診断と治療-1.webp)