治療法選びは、自分を最高の状態に保つ「投資」です
低用量ピル(LEP)、プロゲスチン製剤(ジエノゲスト、ディナゲスト®︎)、そして子宮内に入れる薬(子宮内黄体ホルモン放出システムLNG-IUS:ミレーナ®︎)。
これらは単なる薬ではなく、あなたが毎日を「自分らしく、機嫌よく」過ごすための、いわば体調の専属マネージャーのような存在です。
経済産業省の調査(令和6年2月)では、適切なケアを導入することで、仕事のパフォーマンスが平均13.9ポイント向上したと報告されています。1)
この記事では、どのツールがあなたのライフスタイルや症状に最もフィットするのか、産婦人科専門医の視点で整理していきます。
「そもそも、生理痛やPMSを放置するとどれくらいの損失になるのか?」
「なぜ治療を“投資”として考えるべきなのか?」を先に知りたい方は、こちらの記事もあわせてどうぞ。
👉 [生理痛・PMSの「ガマン」を卒業する。年間24日の損失を防ぐ戦略的ロードマップ]30秒で目安がわかる「パートナー選び」チャート
※あくまで「方向性の目安」であり、最終的な判断は必ず医師と相談して行ってください。
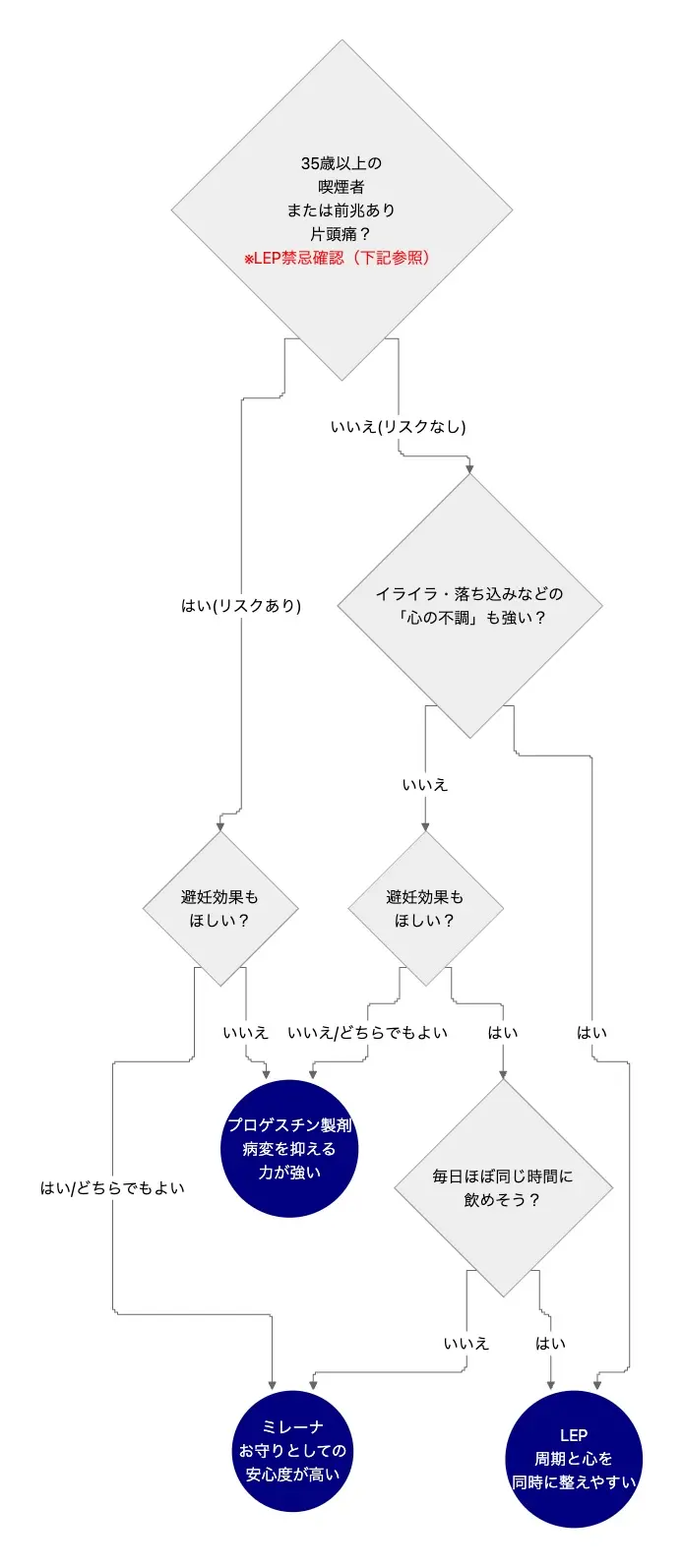
特に低用量ピル(LEP)には、35歳以上の喫煙や片頭痛以外にも、診療ガイドライン(専門家がまとめた治療の指針)および薬剤添付文書(医師向けの公式な説明書)に定められた多くの禁忌(絶対使用不可)・注意事項があります。
実際に治療を始める前には、必ず産婦人科で医師に相談し、自分に禁忌がないか個別に確認してください。
クイック比較表(まず押さえたい4項目)
ざっくり比較したいときのための、4つのポイントです。
| 項目 | LEP(低用量ピル) | プロゲスチン製剤(ジエノゲスト) | 子宮内黄体ホルモン放出システム(ミレーナ®︎) |
|---|---|---|---|
| ① 禁忌(使えない人)※ | 35歳以上の喫煙者・片頭痛(特に前兆あり)は原則不可 | リスクは比較的少ないが、重い肝障害などは不可 | 子宮の形に大きなゆがみがある方は不可 |
| ② PMS(心の不調) | ◎ 非常に期待できる | △ 原則としてあまり期待できない | × 期待できない |
| ③ 避妊効果 | あり(高い) | なし(避妊薬としては未承認) | あり(非常に高い) |
| ④ 生理の回数 | ある程度コントロールできる | 生理を止めるのが目標 | 止まる〜減少 |
※ 禁忌はこれ以外にも多数あります。詳細は後述プロンプトを使って整理し、必ず医師に確認してください。
ストラテジストの視点:なぜ「どれでも良い」わけではないのか
同じ「生理痛・PMS対策」でも、人によって最適解は変わります。
ここでは、ポイントになりやすい視点を少し深掘りします。
PMS/PMDDにLEPが選ばれやすい理由と限界
心の不調(PMS/PMDD=月経前症候群/月経前不快気分障害:生理前に出るイライラや落ち込みがとても強い状態
)の大きな原因の一つは、「女性ホルモンのアップダウンが激しいこと」に、脳が強く反応してしまうことだと考えられています。2)
低用量ピル(LEP)は、このホルモンの波をできるだけ小さくするための薬です。
中でも一部のタイプは、「生理前のつらさ(特にPMDD)」を軽くする効果が、きちんとした研究で確かめられています。
ただし、
- どのピルでも同じように効くわけではない
- 飲み方を変えれば必ず良くなる、というほど単純でもない
ということも分かってきています。
つまり、「どの種類を、どの飲み方で使うか」を、医師と相談しながら調整していくことが大事ということです。
💡【もう少し詳しく知りたい方へ】どのピルがPMS/PMDDに向きやすいのか
どのタイプのピルが一番「心」に効きやすい?
- 特に、エチニルエストラジオールという成分が少なめ(20µg)で、ドロスピレノンという成分を組み合わせたピルを「24日飲んで4日休む」というパターンで使うタイプは、生理前の強い落ち込み(PMDD)に対して小〜中くらいの改善効果があると報告されています。
(こうした飲み方のパターンを「レジメン」と呼びます) - 一方で、昔からよくある「21日飲んで7日休むタイプ」や、別の成分を使ったピルでは、生理前の心の症状に対してはっきりした差が出なかった研究も多く、「体の症状は良くなるけれど、心の部分はそこまで変わらない」という結果になることもあります。3)
休薬期間を短くする・長く飲み続けるとどうなる?
- 「24日飲んで4日休む」ように、休む期間を短くする飲み方や、「休まずに長く飲み続ける」連続投与という飲み方は、ホルモンの波をさらに小さくできる“はず”なので、理論上は有利だと考えられています。
- ただ、連続投与と従来の「21日飲んで7日休む飲み方」、そして何もしない場合(プラセボ)を比べた研究では、
どのグループもある程度よくなってしまい、はっきりした差が出なかったという結果もあります。4)
(プラセボ=「薬の成分は入っていないが、飲んでいるという安心感だけがある状態」のこと)
考えられる理由としては、
- どのグループでも、「時間の経過や安心感」による自然な改善が大きかった
- 21日飲んで7日休む飲み方でも、生理を何もしていない状態と比べれば、ホルモンの変動はかなり小さくなっている
- PMDDの本質は、ホルモン自体だけでなく、「脳がどれくらいホルモンの変化に敏感か」という体質にも大きく左右される
といったことがあります。
結論として
「ドロスピレノンを含む一部のピル(24/4パターン)」は、PMDDに対してエビデンスが最もそろっているタイプの一つです。
しかし、「どんな人にも必ず効く魔法の薬」というわけではありません。
自分の症状、体質、血栓症などのリスクをふまえて、どのタイプを、どの飲み方で使うと良さそうかを、主治医と一緒に相談することが大切です。
なぜプロゲスチン単剤はPMS治療として推奨されないのか
プロゲスチン単剤(ジエノゲストなど)は、子宮内膜症や「生理の痛み・出血」を抑える目的では、とても頼りになる薬です。
一方で、PMS/PMDDの「心の症状」を良くする薬としては、研究の結果からも、あまり向いていないと考えられています。5)
- 生理の出血を止めても、卵巣から出るホルモンの「波」が残ることが多い
- 成分によっては、人によって気分を落ち込ませてしまう可能性がある
といった理由からです。
💡【もう少し詳しく】プロゲスチン単剤とPMSの関係
「生理が来ない(無月経)=PMSが治る」というわけではありません。
多くのプロゲスチン単剤では、「子宮の内側から出血しない」状態になっても、
卵巣から出るホルモンのリズム(増えたり減ったりする波)は、そのまま残っていることが多いです。
過去の研究では、黄体ホルモン(プロゲステロン)やプロゲスチンを「追加しただけ」で、卵巣の働きそのものは止めていないことが多く、PMS/PMDDの引き金になっている「ホルモンの変動」を十分に止めきれていませんでした。
また、一部の方では、プロゲスチンそのものや、その体の中での分解産物が、かえって気分を不安定にしたり、落ち込みを強めたりするのではないか、という指摘もあります。
注射薬(DMPAなど)のように、高い量のプロゲスチンで排卵をしっかり止める方法では、今度はエストロゲン(もう一つの女性ホルモン)がかなり低くなりすぎてしまい、うつっぽさやQOL低下が前に出てしまって、PMS改善効果がはっきり見えにくい、という問題もあります。
そのため、避妊を目的としたプロゲスチン単剤(POP、DMPA、インプラントなど)についても、
「PMSを良くする薬」としては使いにくく、特にPMDDを合併している場合には、やむを得ない事情があるときに慎重に検討する、という位置づけになります。6)
ミレーナはPMS/PMDDに向いているのか?
ミレーナは、過多月経や月経困難症、生理痛を楽にしたり、とても高い避妊効果を得たりする目的では、非常に優れた選択肢です。
一方で、PMS/PMDDの「心の症状」をメインで良くしたい人にとっては、第一候補とは言いにくい治療です。 6)
理由は、多くの人で「排卵(卵子が出ること)」が続き、女性ホルモンの増減という“波”はそのまま残ることが多いからです。
💡【もう少し詳しく】ミレーナと気分症状の関係
- ミレーナは子宮の中にだけ少量の黄体ホルモンを出す仕組みで、子宮の内側を薄くして、経血量や生理痛を大きく減らすことができます。
- ただし、多くの方で卵巣の働き(排卵やホルモンの分泌リズム)はそのまま残るため、PMS/PMDDの原因とされる「ホルモンの増減そのもの」は続いていることが多いです。
- 生理痛や月経量が減ることで、結果的に気分がラクになる方もいますが、一部の研究では、ミレーナ使用中に「抑うつ感」や「不安」が増えた可能性を示すデータもあります。
- そのため、「気分の波が一番つらい」という方が、ミレーナだけで心の症状の改善を期待するのは難しいと考えられています。その場合は、SSRI(抗うつ薬の一種)やカウンセリングなど、別の治療法との組み合わせが必要になることもあります。
「月経量・痛み・避妊をどこまで重視するか」
「PMS/PMDDの心の症状をどこまで優先するか」
によって、ミレーナの位置づけは大きく変わってきます。
【全部入り】生理痛・PMSマネジメント:3大ツール・戦略比較表
(※専門的な内容を含みます。必要に応じて参照してください)
| 比較項目 | LEP(低用量ピル) | プロゲスチン製剤(ジエノゲスト、ディナゲスト®︎) | 子宮内黄体ホルモン放出システムLNG-IUS(ミレーナ®︎) |
|---|---|---|---|
| 戦略コンセプト | 月経周期の「コントロール」 | 子宮内膜症など病変の「直接抑制」 | 避妊と月経量減少を両立する「究極の手間いらず」 |
| 月経痛・出血量への効果 | ◎ 非常に高い(消退出血をコントロール) | ◎ 非常に高い(無月経を目指す) | ◎ 最高レベル(経血量を劇的に減らす) |
| PMS/PMDDへの効果 | ◎〜◯ 期待できる 特に「24/4レジメン」はPMDDへの改善効果が立証済み。連続投与で変動を最小化する戦略もあるが、すべての人に万能ではない。 | △ 原則として推奨されない 多くのケースで排卵が続き、成分自体が気分を不安定にする可能性も指摘されている。 | △ 基本的には期待しにくい 多くのユーザーで卵巣周期(ホルモン変動)は残るため、「心の波」はそのままの場合が多い。 |
| 避妊効果 | あり(極めて高い・排卵抑制) | 原則なし(排卵抑制はあるが、避妊薬として未承認。避妊目的の単剤使用は不可) | あり(最高レベル・ピル以上の確実性) |
| 独自のメリット | ・生理回数を年3〜4回に減らせる(連続投与時)。 ・予定に合わせて生理日をある程度調整可能。 ・肌荒れ改善。 | ・エストロゲンを含まないため、血栓症リスクのある方や35歳以上の喫煙者でも選択肢になりやすい。 ・子宮内膜症の痛み・進行抑制に強い。 | ・最長5年間、服用や管理の手間がほぼゼロ。 ・全身へのホルモン影響が比較的少なく、月経量の減少効果が非常に大きい。 |
| 消退出血の頻度 | 月1回 または 年3〜4回(服用方法で調整可能) | 原則なし(無月経) ※数ヶ月は不正出血が続くことが多い | なし または 極少量 ※装着後数ヶ月は不正出血が続くことが多い |
| 禁忌(絶対不可) | 35歳以上で1日15本以上の喫煙、前兆のある片頭痛、重い高血圧、血栓症既往、乳がん など | 重い肝機能障害、診断のつかない不正出血、妊娠中 など | 子宮の形に大きなゆがみ(筋腫など)、現在進行中の骨盤内感染症、子宮腔の強い変形 など |
| 慎重投与・困難因子 | 肥満(BMI30以上)、40歳以上、35歳未満の喫煙者、軽度の高血圧、糖尿病 など | 抑うつ状態やPMDD合併例、骨密度低下が懸念される若年者 など | 出産経験がない(装着が難しい場合あり)、高度な月経困難症(位置ズレリスク) など |
| 主な副作用 | 吐き気、むくみ、頭痛(初期)。まれに血栓症など重大な副作用。 | 不正出血。一部で気分の落ち込みや抑うつ。 | 不正出血。装着時の痛み、位置のズレ・脱落、まれに感染症。 |
| 一般的な受診頻度の目安 | 初回1ヶ月後、以降は2〜3ヶ月に1回 | 初回1ヶ月後、以降は2〜3ヶ月に1回 | 装着後1・3・6・12ヶ月、その後は1年に1回程度 |
| 運用コスト(3割負担・目安) | 月額:約2,000〜3,000円 | 月額:約1,000〜1,500円(後発品の場合) | 装着時:約12,000円前後(有効期間5年) |
【コピペOK】LEPの禁忌・注意点を整理するプロンプト
低用量ピル(LEP)は非常に有用な一方で、禁忌や注意点が多い薬でもあります。
「自分は安全に使えるだろうか?」と不安なときは、以下のプロンプトを活用して、診療ガイドラインおよび各製剤の添付文書にもとづく情報を整理し、そのうえで必ず医師に相談してください。
—ここからコピペ—
【コピペOK】低用量ピル(LEP)の禁忌・注意点チェック用プロンプト
産婦人科専門医レベルの視点で、低用量ピル(LEP)の禁忌と注意点について教えてください。
【私の情報】
- 年齢:
- 喫煙習慣:あり/なし(本数/日)
- BMI(体重(kg) ÷ (身長(m) × 身長(m))):
- 既往歴:高血圧、糖尿病、脂質異常症、血栓症(深部静脈血栓症・肺塞栓)、心筋梗塞、脳梗塞、片頭痛(前兆の有無も)、肝疾患、乳がん・子宮体がんなどの有無
- 家族歴:近親者に血栓症や乳がんなどがあるか
- 現在治療中の病気や、飲んでいる薬:
- 将来の妊娠希望:あり/なし/未定
【検索・回答ルール】
1. 日本産科婦人科学会などの診療ガイドラインおよび、日本で承認されているLEP各製剤の添付文書(添付文書情報)を優先的に参照してください。
2. それらに記載されている「禁忌(絶対に使用してはいけない条件)」と「慎重投与(注意して使用すべき条件)」を整理し、リストアップしてください。
3. 上記の「私の情報」を踏まえ、どの項目に当てはまる可能性があるか、医師に相談する際のチェックポイントとしてまとめてください。
4. 最後に、「この回答は一般的な情報に基づくものであり、最終的な可否判断は必ず対面で診察した医師が行う必要がある」ことを明記してください。—ここまでコピペ—
※この出力結果は医学的診断ではありません。必ず医師の診察を受けてください
【コピペOK】あなたに合った治療オプションを整理するプロンプト
フローチャートや比較表を見ても「自分にはどれが良いのか、まだピンとこない」という方は、
以下のプロンプトを使ってAIに「選択肢の整理」を手伝ってもらうのも一つの方法です。
※あくまで「予習」として使い、最終決定は必ず医師と相談して行ってください。
—ここからコピペ—
【コピペOK】生理痛・PMSの治療オプションを整理するプロンプト
産婦人科専門医レベルの視点で、私の生理痛・PMSに対する治療オプションを整理してください。
【私の情報】
- 年齢:
- 妊娠・出産の希望:あり/なし/未定(いつ頃を希望しているか)
- 主な症状:生理痛/過多月経/PMS(イライラ・落ち込みなど)/PMDDと診断あり・疑い/その他
- 既往歴・持病:高血圧、糖尿病、脂質異常症、血栓症、心疾患、肝疾患、乳がん/子宮体がん など
- 喫煙の有無と本数:
- 片頭痛の有無(前兆の有無も):
- これまで試した治療:市販の鎮痛薬、LEP、プロゲスチン製剤、ミレーナ、漢方薬、SSRIなど
- 気になる点:避妊の必要性、副作用への不安、毎日薬を飲むのが苦手、コスト面 など
【検索・回答ルール】
1. 日本産科婦人科学会や国際的なガイドライン、および各薬剤の添付文書を優先的に参照してください。
2. LEP、プロゲスチン製剤、ミレーナ、その他(鎮痛薬、漢方薬、SSRIなど)が、一般的にどのような人に向きやすいかを簡潔に説明してください。
3. 「私の情報」を踏まえたうえで、考えられる治療オプションを複数挙げ、それぞれのメリット・デメリットを整理してください。
4. 安全性の観点から、明らかに避けた方がよい可能性がある選択肢があれば、その理由とともに指摘してください。
5. 最後に、「この回答は対面診療の代わりにはならず、最終的な治療選択は必ず医師と相談して決める必要がある」ことを明記してください。—ここまでコピペ—
まとめ:納得感こそが、最大の「副作用対策」です
「副作用が怖いから」と、つらさをそのまま放置してしまう
実はそれこそが、人生全体で見たときに一番もったいない「戦略ミス」になりかねません。
- 精密エコーなどで、自分の体の「現在地」をきちんと知る
- 自分の症状やライフスタイルに合うパートナー(ツール)を選ぶ
- メリットとデメリット、エビデンスの範囲を理解したうえで、「これでいこう」と決める
このプロセスを踏むことで、
生理やPMSとの付き合い方は、「ただのガマン」から「自分で選んだマネジメント」へと変わっていきます。
そして、その納得感があれば、初期の不正出血などの小さなトラブルが起きても、
「これは戦略上、想定内のことだ」
と落ち着いて受け止め、必要な対処につなげていくことができます。
不確かなネット情報や、「体質だから仕方ない」というあきらめをいったん横に置き、
あなた専用の「月経マネジメント戦略」を、医療者と一緒に組み立てていきましょう。
※本記事の内容は、産婦人科専門医・金沢誠司の医学的知見に基づいた一般的な情報であり、個別の診療や診断・治療の代わりにはなりません。健康状態や症状については、必ず医療機関を受診し、担当医とご相談ください。詳しくは当サイトの利用規約・免責事項をご確認ください。
参考文献・資料
- 経済産業省ヘルスケア産業課. 女性特有の健康課題による経済損失の試算と健康経営の必要性について. 2024.
- Rubinow et al. Is there a role for reproductive steroids in the etiology and treatment of affective disorders? Dialogues Clin Neurosci. 2018.
- Ma et al. Oral contraceptives containing drospirenone for premenstrual syndrome. Cochrane Database Syst Rev. 2023.
- Eisenlohr-Moul et al. Treatment of Premenstrual Dysphoria with Continuous vs. Intermittent Dosing of Oral Contraceptives: Results of a Three-Arm Randomized Controlled Trial. Depress Anxiety. 2017.
- Wyatt et al. Efficacy of progesterone and progestogens in management of premenstrual syndrome: systematic review. BMJ. 2001.
- Rapkin et al. Contraception counseling for women with premenstrual dysphoric disorder (PMDD): current perspectives. Open Access J Contracept. 2019.
